В 1960 г. вышла монография В.А. Неговского «Оживление организма и искусственная гипотермия» [12] обобщающая основные мировые достижения в области экспериментального и клинического изучения терапевтической гипотермии. Основной причиной обращения классика реаниматологии к гипотермии явился поиск средств и методов удлинения сроков клинической смерти на период более 5-6 минут, в течение которого можно достичь полного и стойкого восстановления жизненных функций организма. В данном подходе, в отличие от гибернотерапии, основная роль в продлении периода обратимых изменений органов и тканей при тотальной ишемии и гипоксии принадлежала гипотермии, разумеется, с соответствующим фармакологическим сопровождением.
В сердечно-сосудистой хирургии и нейрохирургии гипотермия применялась особенно часто для защиты мозга от ишемических и реперфузионных осложнений, борьбы с шоком и послеоперационной гипертермией.
Как специальный метод искусственная гипотермия нашла свое применение в первую очередь в качестве средства обеспечения безопасности хирургических вмешательств при манипуляциях на сердце, преследуя цель защиты мозга в условиях тотального угнетения кровообращения. Впервые такое вмешательство в условиях гипотермии у больного с пороком сердца синего типа было выполнено Мак-Квистоном (1949). При хирургической коррекции врожденных пороков сердца гипотермию особенно широко применяла группа канадских ученых во главе с Бигелоу (1950).
В 50-х годах прошлого столетия понижение температуры тела при хирургических вмешательствах применяли Бакулев А.Н., Шамов В.Н., Вишневский А.А, Мешалкин Е.Н. и многие другие известные хирурги СССР. Об успехах использования гипотермии свидетельствовал тот факт, что смертность при кардиохирургических вмешательствах, проводимых при пониженной температуре тела по сравнению с операциями, выполненными в условиях нормотермии, понизилась с 13,7% до 5,5%. При коррекции сложных пороков сердца период относительно безопасного выключения общего кровообращения без применения аппарата искусственного кровообращения составил более 15-20 минут. Такого рода факты подчеркивали сближение исследований применения гипотермии в хирургии и реаниматологии с работами по оказанию помощи при терминальных состояниях, с проблемами восстановления угасающих или только что угасших жизненных функций организма.
В хирургической практике тех лет наиболее распространенными способами понижения температуры тела пациентов было наружное охлаждение, например, путем погружения пациента в ванну с ледяной водой (до 2/3 поверхности тела) и размещения в проекциях магистральных сосудов пузырей со льдом.
Для более мягкой индукции гипотермии использовали специальные охлаждающие одеяла, в которых находились трубки с циркулирующей холодной водой, или «холодовые камеры», где обнаженная поверхность тела обдувалась холодным воздухом. Применение такого рода методик в середине ХХ века не избежало критики, в основе которой лежали вполне справедливые замечания по поводу развития плохо управляемой гипотермии, а также в связи с фактами холодового повреждения покровов тела и поражения нервных стволов в области отведения тепла. Для предотвращения указанных недостатков были разработаны различные подходы. В частности, Laine P. [13] была предложена методика экстракорпорального охлаждения крови для индукции общей гипотермии. В экспериментах кровь из крупной артерии пропускали через силиконовую трубку, погруженную в ледяную воду, и возвращали, либо в эту же артерию, либо в вену. Использовали и методики перфузии органов, в том числе головного мозга, холодными растворами.
Поскольку основной областью применения гипотермии являлась хирургия, чрезвычайно важно было выделить необходимый уровень понижения температуры всего организма, достаточного для защиты различных органов, переживающих прекращение кровообращения на длительный срок. Экспериментальные исследования легли в основу рекомендаций понижения температуры при операциях на магистральных сосудах до +27-30ºС, а при операциях на сердце до +26-28ºС. Глубокая гипотермия удлиняла допустимый срок пережатия полых вен и аорты на период 15-20 минут и более без последующих нарушений функций жизненно важных органов, тогда как при нормотермии он не должен был превышать 3-5 минут. При температуре тела +24-25ºС даже полуторачасовое прекращение кровообращения не приводило к необратимым расстройствам, связанным с поражениями спинного и головного мозга у собак [14].
Постепенно накапливались факты, свидетельствовавшие о значимом увеличении допустимого времени выключения кровообращения, остановки сердца и дыхания, по мере углубления гипотермии, что было особенно важно при проведении вмешательств без аппарата искусственного кровообращения. Однако и здесь были обнаружены ограничения, связанные, в частности, с уровнем средней летальной температуры человека при гипотермии, которая была определена на основании многочисленных наблюдений и оказалась в пределах +24-26ºС. Достижение этих предельных температур обязательно сопровождается появлением на ЭКГ характерных признаков нарушений деятельности сердца (удлинение интервала P-Q, комплекса QRS, аритмии, электромеханическая диссоциация и пр.), включая появление специфического «потенциала повреждения» или волн Осборна.
Зубец Осборна (Osborn wave), который также называют зубцом J или «гипотермическим зубцом», представляет собой хорошо выраженный поздний положительный зубец, следующий за комплексом QRS, либо зазубренность на нисходящем колене зубца R [15]. Начальная часть сегмента ST расположена высоко (имеется подъем точки J), что отражает нарушения ранней реполяризации желудочков и проявляется при гиперкальциемии и других патологических состояниях (рис. 1).
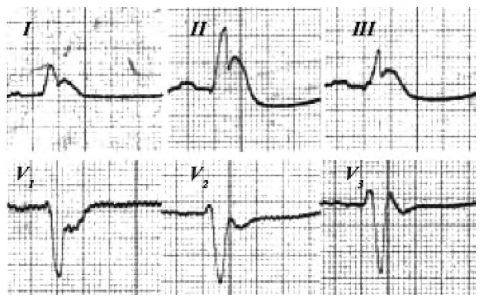
Рис. 1. Зубец Осборна (Osborn wave), зарегистрирован у пациента в состоянии гипотермии.
Уровень средней летальной температуры обусловлен в первую очередь нарастающими нарушениями деятельности сердца и глубокой блокадой функций отделов центральной нервной системы. По мере понижения температуры головного мозга в первую очередь угасала активность коры больших полушарий (около +25ºС), а при более низких температурах – деятельность дыхательного центра.
Весьма интересными оказались данные о метаболизме мозга при гипотермии. Еще в 1950 г. было установлено, что потребление кислорода мозгом при температуре тела+28ºС снижается на 50% и на 80% – при +25ºС [16]. При этом объемная скорость кровотока в ткани мозга при таком уровне гипотермии уменьшается более чем в три раза. В этих условиях, не смотря на существенное снижение потребления кислорода, артериовенозная разница увеличивается на 20-30%, что объясняется уменьшением объема протекающей крови в связи с депрессией общего кровообращения.
Было также установлено, что при понижении температуры проградиентно угнетается окислительное фосфорилирование, достигая своего минимума при температуре +25-26ºС, а дальнейшее понижение температуры тела не вносит существенных изменений в скорость обменных процессов в мозге [17].
Обнаружение фактов метаболической депрессии даже в условия мягкой гипотермии (до+32°С) и снижения уровня потребления кислорода на 5-9% при понижении температуры мозга на 1ºС (от +37 до +32°С) позволило рассматривать терапевтическую гипотермию как эффективный способ предупреждения развития деструктивных процессов в центральной нервной системе при терминальных состояниях, фокальных нарушениях перфузии.
Большинство экспериментальных и клинических результатов, демонстрирующих защитные эффекты гипотермии, были получены при предварительном охлаждении организма. То есть оперативные вмешательства, моделирование клинической смерти, воспроизведение тотальной ишемии и шока проводили на фоне уже сформированной (превентивной) общей гипотермии различной глубины.
Кроме того, было отмечено, что на результаты гипотермической защиты существенное влияние оказывает скорость повышения температуры при выходе из гипотермии. В частности, по мнению В.А. Неговского, интенсивный обогрев после гипотермии ухудшал результаты реанимации и способствовал увеличению частоты сердечно-сосудистых осложнений.
Позитивные эффекты гипотермии проявлялись и в том, что после реанимации животных с длительным периодом клинической смерти (до 30 минут) на фоне пониженной температуры тела сердечная деятельность легко восстанавливалась при трансторакальной дефибрилляции. При этом оказалось, что в состоянии гипотермии успешная дефибрилляция могла быть осуществлена разрядом с напряжением вдвое меньшим, чем это требовалось у нормотермических животных в аналогичных условиях.
В условиях гипотермии у экспериментальных животных значительно повышалась выживаемость после тяжелого геморрагического, гемолитического и травматического шока. Однако, охлаждение организма, предпринимаемое на поздних сроках после развития шокового состояния, оказывалось менее эффективным [18]. Напомним, что по мнению А.Лабори, гибернотерапия весьма эффективна при шоке в первые 6 часов после экстремального воздействия в первую очередь за счет применения сочетанного воздействия – «литических коктейлей» и гипотермии, прерывающих избыточное возбуждение и угнетающих метаболизм.
В середине ХХ века реаниматологи успешно разрабатывали принципы оживления после клинической смерти, развившейся от разных причин в условиях пониженной температуры тела. Большое внимание уделялось превентивной гипотермии в хирургии. В тоже время, экспериментальное изучение и клинический опыт применения гипотермии в терапии терминальных состояний, сформировавшихся в условиях нормотермии, были весьма ограничены.
Важно отметить, что рассмотренный материал касается в первую очередь общего охлаждения организма, тогда как селективной гипотермии головного мозга в нем практически не уделено внимание. Полагая, что вегетативная блокада в сочетании с общей гипотермией обеспечивает системную защиту организма, в том числе нейропротекцию, большинство авторов считало, что достаточно обеспечить сочетание этих двух факторов. Тем более, что в этот период превалировало мнение о невозможности снижения температуры головного мозга используя только краниоцеребральное отведение теплоты в связи с тем, что энергичные центральные теплопритоки нивелируют локальные эффекты охлаждения. Это же мнение доминирует и сегодня, базируясь на императивном утверждении, что охладить головной мозг можно только понизив температуру притекающей к нему крови, то есть охладив весь организм.
Дискуссии по этому вопросу будет уделено внимание в последующих разделах работы, однако, уместно сказать, что, представляя собственные результаты экспериментальных и клинических исследований краниоцеребрального охлаждения на форумах анестезиологов-реаниматологов в 2010-2014 г.г., мы не раз встречались со следующими возражениями: «вы охлаждаете плоские кости черепа, а не мозг»; или «краниоцеребральное охлаждение – это локальная гипотермия охлаждаемой области, а не организма и тем более головного мозга».
Впрочем, доказательства того, что краниоцеребральное охлаждение, то есть охлаждение только поверхности кожи волосистой части головы, позволяет индуцировать снижение температуры головного мозга, а при достаточной экспозиции и интенсивности вызвать снижение температуры тела были получены в крупных исследованиях, выполненных в ХХ веке и в сериях работ нашего коллектива.
